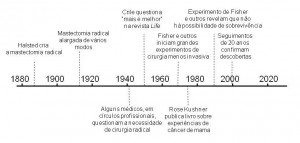
Cirurgia Mutilante
Até meados do século XX, a cirurgia era o principal tratamento para o câncer de mama. Baseava-se na crença de que o câncer progredia de forma lenta e ordenada, espalhando-se primeiro do tumor da mama até os gânglios linfáticos locais, na axila, por exemplo. Como consequência, julgava-se que quanto mais radical e rápida fosse a cirurgia para retirar o tumor, melhor seria a chance de parar a propagação do câncer. O tratamento era feito pela cirurgia “local”, ou seja, cirurgia na mama ou perto dela. Pode ter se chamado local, mas uma mastectomia radical era tudo menos isso. Ela envolvia a remoção de grandes áreas dos músculos do tórax e bastante tecido, além dos gânglios linfáticos da axila e da própria mama.
No entanto, atentos especialistas notaram que essas cirurgias mutilantes progressivamente não pareciam ter qualquer impacto nas taxas de mortalidade por câncer de mama. Dessa forma, eles avançaram com uma teoria diferente: o câncer de mama, em vez de espalhar-se a partir da mama por meio dos gânglios linfáticos próximos, era, na verdade, uma doença sistêmica (disseminada) a partir de outra parte do corpo. Ou seja, julgavam que as células cancerígenas já deviam existir antes em outro lugar do corpo quando o nódulo na mama era detectado (ver adiante). Assim, sugeriram que a remoção do tumor tivesse uma margem adequada de tecido normal, somada à sessão de radioterapia local, pois seriam menos desagradáveis para a mulher e poderiam ser tão eficazes quanto a cirurgia radical. A introdução de “terapias sistêmicas” naquela época, ou seja, tratamentos que lidariam com a produção ou desenvolvimento de células cancerígenas em qualquer outra parte do corpo, também se baseava nessa nova teoria de propagação do câncer de mama.
Como resultado direto dessa nova forma de pensar, os médicos defenderam uma cirurgia mais conservadora, conhecida como tumorectomia, ou seja, remoção do tumor e de uma margem de tecido normal circundante. A tumorectomia era seguida por radioterapia e, em algumas mulheres, por quimioterapia. No entanto, os adeptos da tumorectomia depararam-se com uma grande resistência ao comparar a nova abordagem com a cirurgia radical. Alguns médicos acreditavam firmemente em uma ou outra abordagem e as pacientes clamavam por um ou outro tratamento. O resultado foi um atraso prolongado da produção de evidência sobre os méritos e deméritos do novo tratamento quando comparado com o antigo.
Contudo, apesar dessas dificuldades, os excessos cirúrgicos foram finalmente desafiados por cirurgiões que não estavam dispostos a continuar diante de benefícios questionáveis para suas pacientes e por mulheres francas que não queriam passar por cirurgias mutilantes.
Em meados da década de 1950, George Crile, cirurgião americano, abriu caminho ao expor suas preocupações sobre a abordagem de “mais é melhor”. Acreditando que não havia outra tática para que os mé- dicos pensassem de forma crítica, Crile fez um apelo redigindo um artigo para a popular Life Magazine. Ele disse a coisa certa: o debate dentro da profissão médica era agora conhecido publicamente, em vez de estar somente confinado aos círculos acadêmicos. Então, outro cirurgião dos Estados Unidos, Bernard Fisher, trabalhando em conjunto com colegas de outras especialidades, desenvolveu uma série de experimentos rigorosos para estudar a biologia do câncer. Os resultados sugeriam que as células cancerígenas podiam mesmo viajar amplamente pela corrente sanguínea, mesmo antes da descoberta do câncer primário. Por isso, a cirurgia agressiva fazia pouco sentido se o câncer já estava presente em outra parte do corpo.
Enquanto Crile tinha usado o seu parecer clínico para defender e empregar terapias locais menos radicais, Fisher e um grupo crescente de pesquisadores colaboravam em uma abordagem mais formal e rigorosa. Procuravam provar ou refutar o valor da cirurgia agressiva por meio do mais bem conhecido método sem viés (imparcial): os estudos randomizados (ver Capítulo 6). Eles consideravam que, com a realização desses estudos, poderiam convencer a comunidade médica e o grande público de um modo ou de outro. Em 1971, o franco Fisher declarou também que os cirurgiões tinham a responsabilidade ética e moral de testar as suas teorias conduzindo experimentos desse tipo. E certamente, o acompanhamento de 20 anos dos experimentos de Fisher mostraram que, conforme medido pelo risco de morte prematura, não poderia ser demonstrada qualquer vantagem da mastectomia radical comparada à tumorectomia seguida de radioterapia.
Também foram realizados estudos randomizados (ver Capítulo 6) por pesquisadores em outros países, comparando a terapia de conservação da mama com a mastectomia radical. Como exemplo, temos Hedley Atkins et al. no Reino Unido no início da década de 1960 e, mais tarde, Veronesi et al. na Itália. A imagem global confirmou os resultados de Fisher: não havia qualquer evidência de que a mastectomia radical aumentava a sobrevida, mesmo após 20 anos de acompanhamento. Foram realizados outros estudos randomizados na Sué- cia, Itália, Reino Unido e Estados Unidos com o objetivo de comparar várias outras formas de tratamento, como radioterapia após a cirurgia comparada com a cirurgia sozinha, e quimioterapias de curto intervalo comparadas com as de longo intervalo.
No geral, os resultados desses estudos iniciais e de estudos laboratoriais detalhados apoiavam a teoria de que o câncer de mama era mesmo uma doença sistêmica, com as células cancerígenas se espalhando através da corrente sanguínea antes de o tumor ser detectado. Por todo o mundo, cada vez mais médicos ficaram convencidos, graças à crescente evidência, de que a cirurgia radical trazia mais prejuízos do que benefícios. Nas últimas décadas do século XX, as atitudes das pacientes e do público começaram a mudar também. Liderados pelo trabalho a favor de ativistas como Rose Kushner (ver Capítulo 11) nos Estados Unidos e em outros lugares, grupos de pacientes mais bem informadas reuniram-se vindos dos quatro cantos do mundo para desafiar a abordagem “mais é melhor” relativa à cirurgia e ao paternalismo médico que muitas vezes a defendia.
A atividade difundida dos pacientes e dos profissionais de saúde desafiou efetivamente os excessos cirúrgicos praticados no passado em quase toda parte. Inacreditavelmente, contudo, ainda há relatos de cirurgias desnecessárias e mutilantes sendo realizadas. Por exemplo, em 2003, mais de 150 cirurgias radicais da mama foram realizadas no Japão. Em 1985, os grandes volumes de experimentos sobre câncer de mama em todos os aspectos do tratamento dificultaram a possibilidade de as pessoas manterem-se suficientemente atualizadas dos resultados. Para solucionar esse problema, Richard Peto e seus colegas, em Oxford, reuniram todos os resultados de experimentos na primeira de uma série de revisões sistemáticas (ver Capítulo 8) de toda a informação sobre todas as mulheres que tinham participado dos vários estudos. As revisões sistemáticas dos tratamentos para o câncer de mama são hoje atualizadas e publicadas regularmente.